Elektronische Patientenakte: Die aktuelle EPA kann ihre medikationsbezogenen Ziele nicht erfüllen. Das Problem mit JPG & Co.
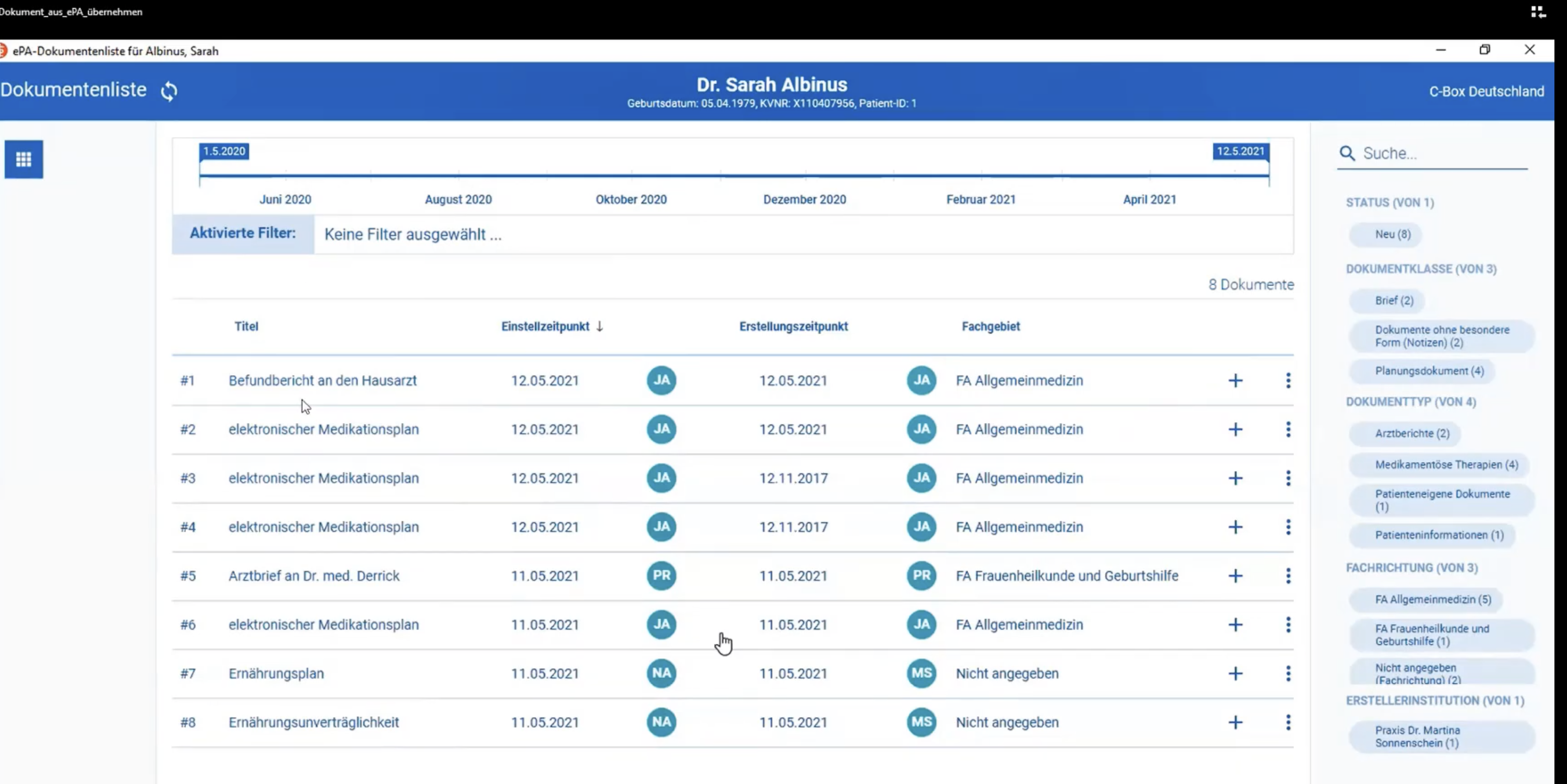 Übersichtsseite einer EPA (Quelle CGM ALBIS YouTube Video)
Übersichtsseite einer EPA (Quelle CGM ALBIS YouTube Video)
Der Bundesrat hat den Weg frei gemacht
Am 2. Februar hat der Bundesrat dem „Gesetz zur Beschleunigung der Digitalisierung des Gesundheitswesens“ (Digital-Gesetz – DigiG) zugestimmt und damit den Weg frei gemacht, dass die Elektronische Patientenakte (EPA) wie geplant ab dem 1. April von den Krankenkassen allen gesetzlich Versicherten angeboten und von Arztpraxen, Apotheken und anderem Leistungserbringern auf Antrag gefüllt werden muss. Die EPA wird grundsätzlich von allen Beteiligten als wesentlicher Fortschritt bei der Digitalisierung des Gesundheitswesens und der damit ermöglichten besseren Zusammenarbeit und größeren Transparenz begrüßt. Das Ministerium beschreibt den Nutzen wie folgt
„Mit der ePA erhalten die Versicherten eine vollständige, weitestgehend automatisch erstellte digitale Medikationsübersicht. In enger Verknüpfung mit dem E-Rezept können so ungewollte Wechselwirkungen von Arzneimitteln besser erkannt und vermieden werden. Zudem werden Ärztinnen und Ärzte im Behandlungsprozess unterstützt.“
Außerdem sollen Rettungskräfte bei einem Unfall und Bewusstlosigkeit in der EPA Vorerkrankungen und eingenommene Medikamente erkennen und bei der Behandlung berücksichtigen können. So könne die EPA in Notfällen sogar Leben retten.
Wortlaut und Bezug
Das Digital Gesetz ist ein Artikelgesetz , mit dem Bestimmungen in anderen Gesetzen geändert werden. Hier geht es um § 31 a SGB V. Im Wortlaut:„§ 31a wird wie folgt geändert:
a) Dem Absatz 1 wird folgender Satz angefügt:
„Ab dem Zeitpunkt, zu dem die elektronische Patientenakte gemäß § 342 Absatz 1 Satz 2 zur Verfügung steht, ist der an der vertragsärztlichen Versorgung teilneh- mende Arzt nach Satz 1 verpflichtet, einen elektronischen Medikationsplan zu er- stellen, soweit der Versicherte einen Anspruch nach Satz 1 hat und dem Zugriff des Arztes auf Daten nach § 342 Absatz 2a in der elektronischen Patientenakte gemäß § 353 Absatz 1 oder 2 nicht widersprochen hat."
b) Nach Absatz 3 wird folgender Absatz 3a eingefügt:
„(3a) Ab dem Zeitpunkt, zu dem die elektronische Patientenakte gemäß § 342 Absatz 1 Satz 2 zur Verfügung steht, sind die nach Absatz 3 Satz 3 an der ver- tragsärztlichen Versorgung teilnehmenden Ärzte sowie die abgebenden Apothe- ken nach Absatz 3 Satz 2 verpflichtet, den Medikationsplan nach Absatz 1 Satz 1 zu aktualisieren und diese Aktualisierungen nach Absatz 3 Satz 5 im elektroni- schen Medikationsplan zu speichern, soweit der Versicherte dem Zugriff des Arz- tes oder der abgebenden Apotheke auf Daten nach § 342 Absatz 2a in der elekt- ronischen Patientenakte nicht gemäß § 353 Absatz 1 oder 2 widersprochen hat."
Was ein Medikationsplan inhaltlich ist, bleibt unverändert:
§ 31a SGB V Medikationsplan
"(1) Versicherte, die gleichzeitig mindestens drei verordnete Arzneimittel anwenden, haben Anspruch auf Erstellung und Aushändigung eines Medikationsplans in Papierform sowie auf Erstellung eines elektronischen Medikationsplans nach § 334 Absatz 1 Satz 2 Nummer 4 durch einen an der vertragsärztlichen Versorgung teilnehmenden Arzt. Das Nähere zu den Voraussetzungen des Anspruchs nach Satz 1 vereinbaren die Kassenärztliche Bundesvereinigung und der Spitzenverband Bund der Krankenkassen als Bestandteil der Bundesmantelverträge. Jeder an der vertragsärztlichen Versorgung teilnehmende Arzt ist verpflichtet, bei der Verordnung eines Arzneimittels den Versicherten, der einen Anspruch nach Satz 1 hat, über diesen Anspruch zu informieren.
(2) In dem Medikationsplan sind mit Anwendungshinweisen zu dokumentieren
- 1. alle Arzneimittel, die dem Versicherten verordnet worden sind,
- 2. Arzneimittel, die der Versicherte ohne Verschreibung anwendet, sowie
- 3. Hinweise auf Medizinprodukte, soweit sie für die Medikation nach den Nummern 1 und 2 relevant sind.
Bisher geringe Verbreitung - Nicht nur schlechtes Marketing
Die Möglichkeit eine EPA zu erhalten, gibt es bereits seit Januar 2021. Neu ist die Verpflichtung der Kassen, eine EPA anzubieten, die Opt-Out-Möglichkeit statt Beantragung durch die Versicherten und die Verpflichtung der Arztpraxen und anderer Leistungserbringer zur Befüllung. Zu diesem Zwang hat sich die Bundesregierung entschlossen, weil die bestehende freiwillige Regelung nicht zu der gewünschten Akzeptanz geführt hat.
Die Zeitschrift Capital titelt „Ein Paradebeispiel für schief gelaufenes Marketing“. Problematisiert wurde zunächst vor allem der Datenschutz bei den der geplanten zentralen Plattformen. Die daraufhin getroffenen Schutzregelungen mit einer Vergabe von differenzierten Lese- und Schreibrechten haben jedoch die Benutzung sowohl bei den Leistungserbringern als auch bei Patientinnen und Patienten erheblich verkompliziert. Arztpraxen mit einer voll digitalisierten Patientenverwaltung müssen diese anpassen und ergänzen und allen Mitarbeitenden Rechte einräumen, um Dokumente in die EPA hochladen zu können. Die CompuGroup Medical Deutschland, Hersteller der Praxisverwaltungssoftware ALBIS schildert in einem rund 20 minütigen Video, wie die Zugriffsrechte festzulegen sind, wie Dokumente zu kennzeichnen sind, bevor sie hochgeladen werden können u.a.m. Das ist das genaue Gegenteil der Behauptung in der Gesetzesbegründung
„Es sollen die Bereitstellung der ePA durch die Krankenkassen, ihre inhaltliche Befüllung sowie die Zugriffe auf die gespeicherten ePA-Daten grundlegend vereinfacht werden. Ziel ist die vollumfängliche, weitestgehend automatisiert laufende Befüllung der ePA mit strukturierten Daten, die die Versorgung gezielt unterstützen". (S.2)
Auch die Probleme der technischen Anbindung der Praxen und Apotheken an die Telematik-Infrastruktur des Monopolisten GEMATIK werden häufig beklagt und fördern die Akzeptanz nicht.
Patientinnen und Patienten müssen zunächst eine digitale Identität beantragen und dann differenzierte Zugriffsrechte für jede in Betracht kommende Person in ein APP vergeben, wie das sonst nur ein Systemadministrator bei der Nutzerverwaltung in einem Netzwerk tut.
Krankenkassen und auch die Verbraucherzentrale bemühen sich, die vielen und komplizierten Schritte verständlich darzustellen. Wer die begrenzten digitalen Kompetenzen generell und speziell älterer Menschen kennt, kann den absehbaren Hilfebedarf bei Arztpraxen, Apotheken, Geschäftsstellen der Kassen und anderen Stellen abschätzen, der durch diese verordnete Komplexität erzeugt wird. Die für die Arztpraxen vorgesehenen Vergütungen decken diese Supportleistungen nicht ab.
Auch wenn für diese Anlaufprobleme noch leine Lösungen geschaffen worden sind, so sind sie doch letztlich lösbar. Was hingegen bisher kaum öffentlich diskutiert wird, ist die Frage, ob das derzeitige technische Konzept den gewünschten Austausch zwischen verschiedenen Leistungserbringern gegenüber dem Medikationsplan in Papierform wie angekündigt wirklich verbessern kann und behandelnde Ärztinnen und Ärzte sich schnell und einfach über Vorerkrankungen sowie frühere und aktuelle Medikationen informieren können. Aus der Sicht der Angewandten Informatik ist dies eine Frage des Datenmanagement, dessen Bedeutung häufig unterschätzt wird.
Daten sollen so eingegeben und dargestellt werden, dass sie gut gefunden werden können
Wenn Doppelindikationen und Unverträglichkeiten vermieden werden sollen, müssen die aktuell eingenommenen Medikamente und eventuelle allergische Reaktionen von allen verschreibenden Ärztinnen und Ärzten so in die Akte eingetragen werden, dass ein anderer vor einer erneuten Verschreibung einen schnellen und vollständigen Überblick gewinnen kann. Während die Auffassung weit verbreitet ist, dass dies mit einem digitalen Medikationsplan auf jeden Fall einfacher wird, bin ich der Überzeugung, dass es mit dem derzeitigen technischen Konzept schwieriger wird und auch bei gutem Willen aller Beteiligten nur bedingt gelingen kann.
Dies liegt daran, dass es sich bei den Daten in der EPA nicht, wie im obigen Zitat aus der Gesetzesbegründung behaupte, um strukturierte Daten handelt. In die EPA können nur Dokumente hochgeladen werden und zwar in folgenden Formaten:
- .pdf (Adobe Portable Document Format)
- .jpg/jpeg (Bildformat mit Komprimierung)
- .tiff (Bildformat)
- .txt (einfaches Textdokument)
- .rtf (Textformat mit Formatierung)
- .docx (Microsoft Word)
- .xlsx (Microsoft Excel)
- .odt (OpenDocument Text)
- .ods (OpenDocument Tabellenkalkulation)
- .xml (strukturierte Daten als Textdatei)
- .hl7 (Standard für Datenaustausch im Gesundheitswesen)
Auf den ersten Blick erscheint diese Vielzahl zulässiger Formate als Vorteil. Aber das ist nicht zutreffend, sondern verschlechtert die Datenqualität. So wird den Praxen empfohlen, wenn sie über kein geeignetes Praxisverwaltungssystem zum Hochladen von Dokumenten verfügen, den Medikationsplan, Rezepte und andere Dokumente zu scannen und hochzuladen. Auch Patientinnen und Patienten sollen ihre Möglichkeit der Hinzufügung relevanter Dokumente per Scan mit der EPA-App auf ihrem Smartphone nutzen. Dies geschieht im jpg/jepg- oder tiff-Format. Einfach und schnell für den Sender, aber wenig informativ für Empfänger. In einem pdf, txt, docx und anderen Textformaten kann maschinell gesucht werden. Ein gescanntes Dokument wird zu einem Bild, dessen Inhalt maschinell nicht mehr erkannt werden kann. Grundsätzlich ist zwar eine Konvertierung zurück zu einem Text-Dokument mit der OCR-Technik (Optical Character Recognition) möglich. Diese ist aber weder in den PVS noch auf den EPA-Servern Standard und auch nicht hundertprozentig zuverlässig, weil u.a. abhängig von der Bildqualität.
Wie das Foto oben zeigt, handelt es sich bei der EPA um eine Liste von Dokumenten, die ohne Vorgaben beliebig benannt werden können. So kann ich ein hochgeladenes Rezept zum Beispiel nur mit dem Namen des verschreibenden Arztes, dem Ausstellungsdatum und/oder dem verschriebenen Medikament bezeichnen. Wenn mehrere Fachärztinnen und Ärzte gescannte Dokumente hochgeladen haben, muss ein zugreifender Arzt vor einer neuen Medikation mehrere Dokumente mit unterschiedlichen Namen einzeln aufrufen, öffnen und durchsehen bis er eventuell auf eine relevante Information stößt. Schnell, einfach und übersichtlich ist das nicht. Diese Schlussfolgerung bestätigt ein Zitat einer Ärztin in einem Online-Beitrag des ZDF:
„Was ich bislang von der elektronischen Patientenakte mitbekommen habe, ist es aber eher so, dass wild irgendwelche Befunde und Berichte in diese Patientenakte hochgeladen werden können, ohne dass es vernünftig sortiert ist"
Strukturierte Daten wären gut, erfordern aber eine EPA 2.0.
Unter strukturierten Daten versteht man Datensätze mit einheitlich festgelegten Feldern und genau definierten Attributen wie Länge, zugelassenen Datentypen und Werten, u.a.m. Sie werden fast überall verwendet, wo Daten zwischen unabhängigen Stellen mit unterschiedlichen IT-Systemen ausgetauscht werden sollen. Dazu werden zumeist auf Branchenebene für alle Beteiligten gemeinsame Datenaustauschformate für häufig vorkommende Nachrichten standardisiert und die Datensätze in sogenannten Metadaten beschrieben. Dabei geht es zum einen um einen Standard für den fehlerfreien und sicheren Transport von Daten (technische Interoperabilität) für alle Nachrichten im Geltungsbereich und darauf aufbauend um Standards für einzelne inhaltliche Nachrichten (Semantische Interoperabilität ). Solche Standards gibt es schon lange zwischen Industrie und Handel für Bestellungen und Rechnungen, im E-Government zum Beispiel bei der Ab- und Anmeldung zwischen den kommunalen Meldestellen (X-meld) und auch für das Gesundheitswesen mit dem xDT oder KVDT Standard, unter anderem für den Austausch von Abrechnungsdaten zwischen Arztpraxen und Krankenkassen (Abrechnungsdatentransfer ADT), aber auch für den Behandlungsdatentransfer (BDT).
Dieser oder ein ähnlicher Standard könnte das Versprechen des schnellen, einfachen und übersichtlichen Datenaustauschs einlösen. Für den gesetzlich vorgeschriebenen Medikationsplan müsste ein entsprechender strukturierter Datensatz definiert werden. Die Arztpraxen würden ihn lokal verwenden und nicht ein Dokument sondern diesen Datensatz etwa im xml-Format hochladen. Auf dem EPA-Server würde dann nicht eine Liste mit beliebigen Dokumentennamen zu sehen sein, sondern eine Tabelle mit allen Angaben aus dem Medikationsplan einer Patientin bzw. eines Patienten sowie früheren Medikationen. Deren wesentliche Inhalte sind in dem oben zitierten § 31a SGB V definiert und könnten noch erweitert werden. Erst dann könnte ein behandelnder Arzt wirklich auf einen Blick erkennen, ob es Kontraindikationen gibt. Noch besser wäre es, wenn solche mit einem Warnhinweis kenntlich gemacht würde. Das wäre mit strukturierten Daten durchaus möglich, weil diese maschinell ausgelesen und mit entsprechenden Datenbanken abgeglichen werden können.
Ich kann mir nicht erklären, warum ein solcher Ansatz nicht gleich gewählt worden ist und wir stattdessen ähnlich wie bei der Gesundheitskarte einige Jahre warten müssen, bis eine unzureichende durch eine bessere technische Lösung ersetzt wird. Hoffentlich geht es dieses Mal etwas schneller.

Update zur offiziellen Einführung der ePA im Mai 2025: Fragwürdiger Nutzen der elektronischen Patientenakte. Die "Zeitenwende" wird etwas dauern. https://teilhabe65plus.digital/index.php?key2=175